受精卵着床前検査
受精卵着床前検査
- PGT-A: 着床前胚染色体異数性検査(Preimplantation genetic testing for Aneuploidy)
- PGT-SR: 胚染色体構造異常検査(Preimplantation genetic testing for Structural Rearrangement)
(当院は、不妊症および不育症を対象としたPGT-A/PGT-SR実施認定施設です。)
PGT-A、PGT-SRについて
日本の体外受精での流産率は、全国実施施設の登録データによると総妊娠あたり24.8%とされており、妊娠12週未満で起こる流産の主な原因は「胚の染色体異常」と言われています。図1のように、通常は1番から22番までの染色体が各2本ずつ(44本)と一対の性染色体(2本)で合計46本が正常胚となります。図2は、21番染色体が3本あるので、染色体数に過不足がある胚を異数性胚と呼ばれています。
PGT-A:体外受精によって得られた胚の染色体数を移植する前に調べる検査です。
正常胚を子宮に戻すことができれば、異数性胚による流産を避けることができると期待されています。
PGT-SR:体外受精によって得られた胚染色体の構造異常を移植する前に調べる検査です。
ご夫婦のどちらかが染色体構造異常の保因者であった場合、染色体の構造上問題を持つ胚が生成される可能性があり、妊娠に至ることが難しくなります。PGT-SRによって健康な妊娠を確立する可能性を高める胚を特定が
期待されます。
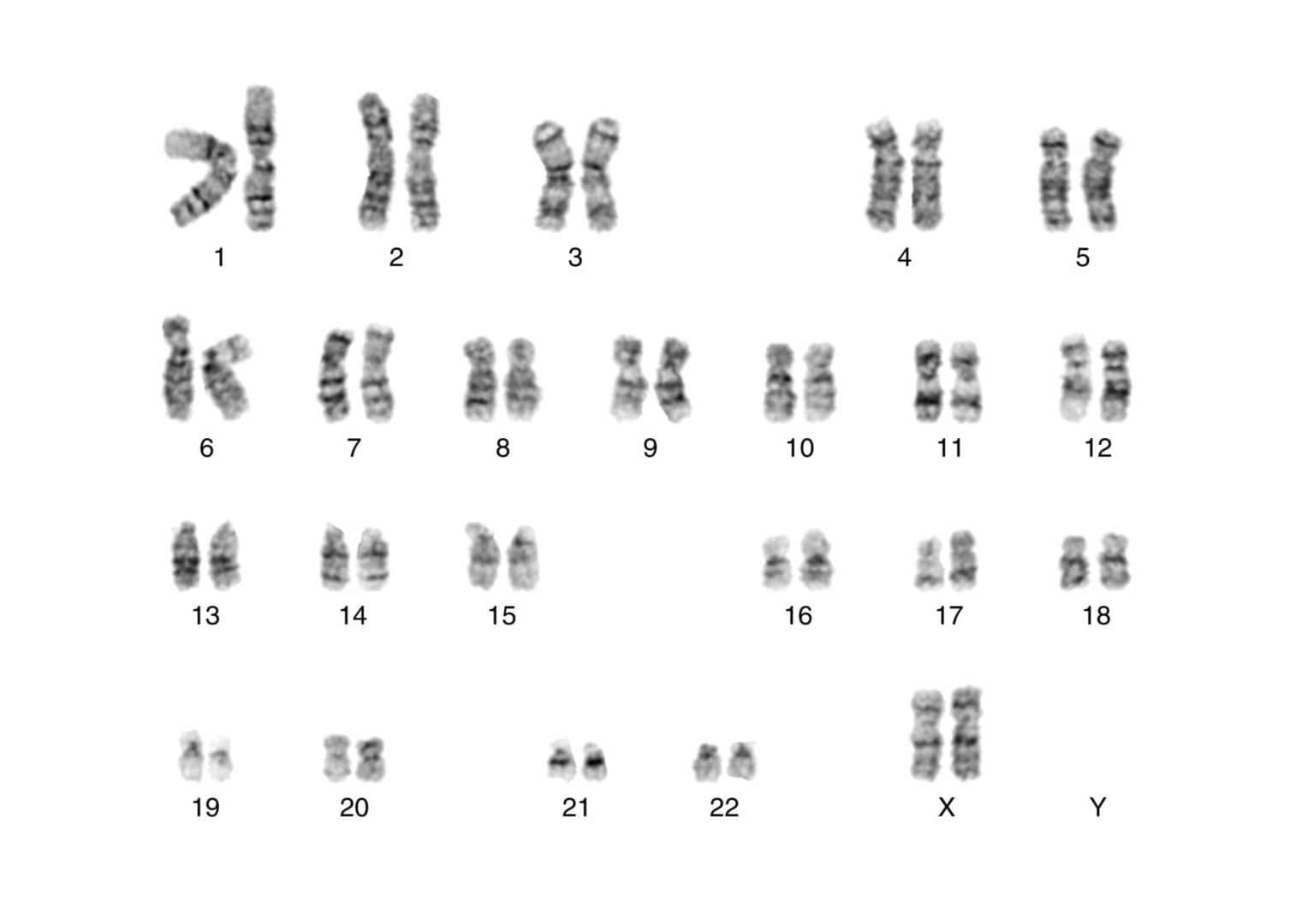
図1
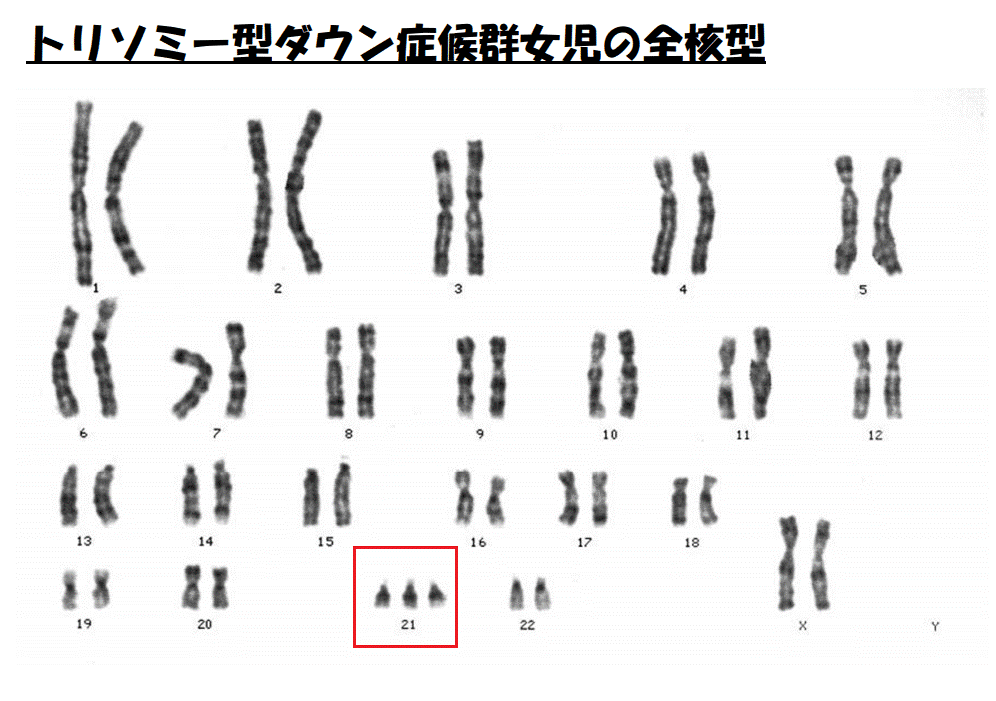
図2
PGT-Aの対象
- 体外受精胚移植の不成功を2回以上経験している不妊カップル
- 流死産を2回以上経験しているカップル
PGT-SRの対象
- 不妊症、不育症のカップルのいずれかに染色体構造異常が確認されている場合。
(図3は染色体の構造異常)
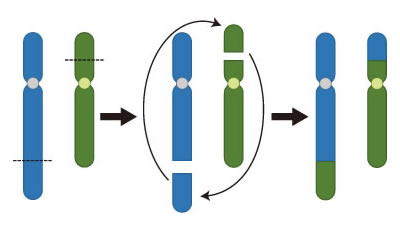
図3
方法と流れ(図4)
体外受精を行い、できた胚盤胞の外側の部分から5~10細胞を切り取って、検査機関へ提出します。
結果がでるまで1か月程かかりますので、胚盤胞は凍結保存します。
結果をみて、染色体異常のない胚を子宮に移植します。
メリット
移植当たりの妊娠率の向上、流産のリスクが減ります。
デメリット
検査のために細胞を採取することによる胚盤胞へのダメージがあります。
移植に適さない胚のみであった場合、胚移植へ進めない可能性があります。
その他
検査をしても、その他の理由で流産する場合があります。
検査をした5~10細胞は染色体の異常がなくても、それ以外の細胞に異常がある場合があります。また、検査をした細胞のみに異常がある場合があります。
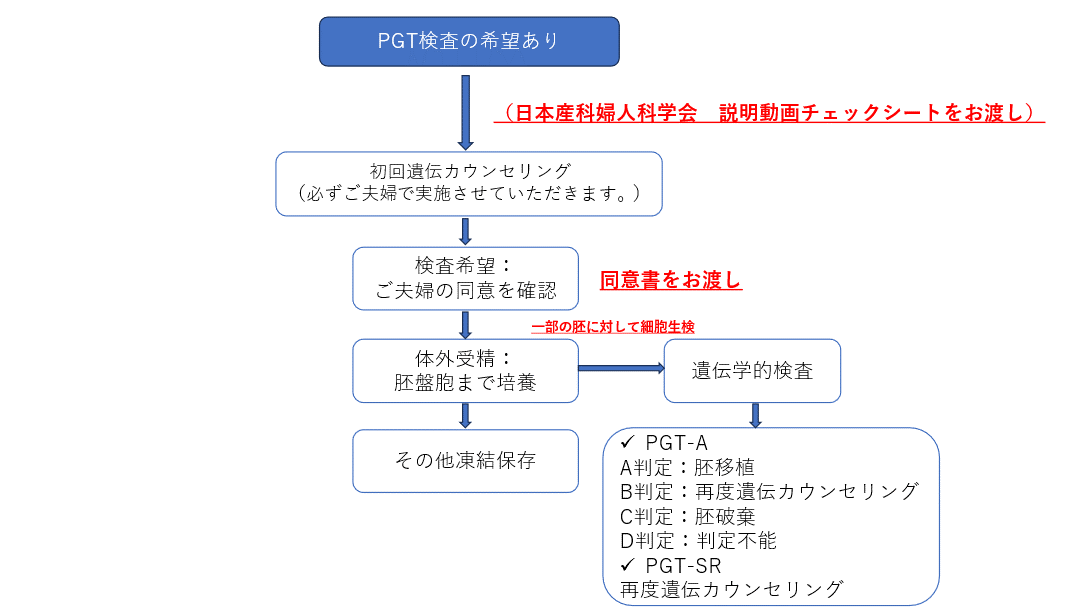
図4:検査希望から実施までの流れ
費用について
費用に関しては費用一覧(自費の場合)をご参照ください。










